Impfstoffe: eine Branche, die nach besonderen Regeln spielt
Entwickler und Hersteller von Impfstoffen stehen vor besonderen Herausforderungen
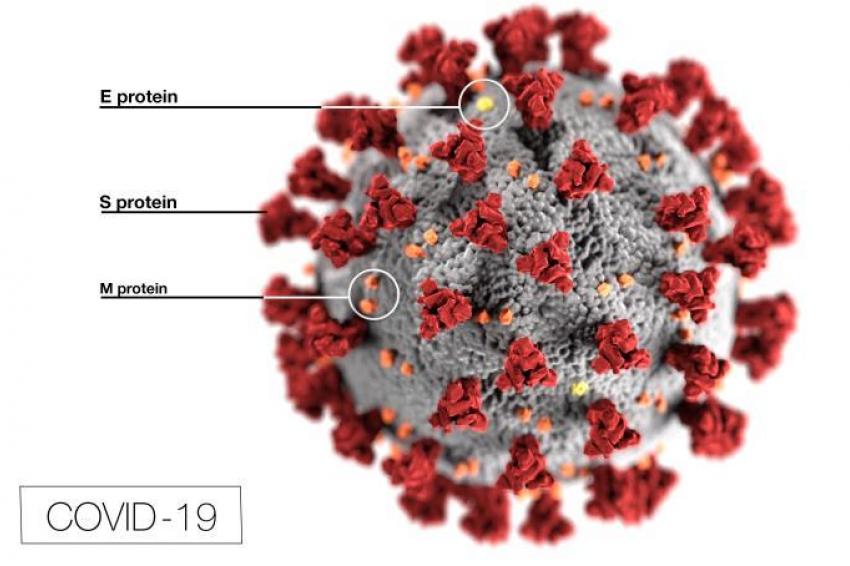
Die weltweite Ausbreitung des neuartigen Coronavirus SARS-CoV-2 zeigt erneut, dass die Menschheit trotz aller technologischen Fortschritte immer wieder gesundheitlichen Gefahren ausgesetzt ist. Zwar gelingt es der Biotech- und Pharmabranche oftmals, Schutzimpfungen gegen derartige Erkrankungen zu entwickeln. Die Unternehmen gehen dabei aber ein hohes wirtschaftliches Risiko ein und müssen strenge Anforderungen erfüllen. Blick auf eine Branche, die nach besonderen Regeln spielt.
Es begann ganz klein auf dem Fischmarkt der chinesischen Stadt Wuhan. Als Anfang Januar 2020 die ersten Meldungen über ein neuartiges Virus ihren Weg in die Medien fanden, ahnten nur Wenige, dass es sich zu einer globalen Gesundheitsherausforderung entwickeln würde. Spätestens als in einer bayerischen Firma die ersten Menschen an dem neuen Coronavirus erkrankten, als Italien ganze Dörfer und Landstriche absperrte und die Börsen weltweit einknickten, war wohl den meisten klar, dass es sich hier um weit mehr als eine lokale Fischmarkt-Angelegenheit handelte.
Mit der rasanten Ausbreitung des Coronavirus stellte sich auch die Frage, wie sich die Menschheit gegen diese Bedrohung schützen kann. Das Ideal wäre eine prophylaktische Impfung. Doch bis die entwickelt und zugelassen ist, kann es ein, zwei Jahre dauern – im günstigen Fall.
Immer wieder nehmen Infektionskrankheiten die Menschheit in den Zangengriff, oftmals fordern sie tausende oder gar hunderttausende Tote. Pocken und Masern haben viele Jahre einen hohen Tribut gefordert. Der Influenza, die regelmäßig große Teile der Menschheit heimsucht, erliegen nach Angaben des Robert-Koch-Instituts jährlich 290.000 bis 650.000 Menschen.
"Die Welt wird mit einer weiteren Grippe-Pandemie
konfrontiert werden -
das einzige, was wir nicht wissen, ist,
wann und wie schwer sie sein wird". (WHO)
Ausrottung durch Impfen
Andererseits konnten zahlreiche Krankheiten durch konsequentes Impfen vollständig oder weitgehend ausgerottet werden. So wurden die letzten Pockenfälle 1977 in Somalia registriert, der letzte Fall in Deutschland ist 1972 bekannt worden. Auch Masern wurden durch flächendeckende Immunisierungen weitgehend eliminiert.
Andere Infektionskrankheiten halten sich hingegen hartnäckig, so die jährlich auftretende Influenza beziehungsweise “echte” Grippe. Die WHO warnt gar vor einer Influenza-Pandemie, also einer flächendeckenden Ausbreitung auf mehreren Kontinenten gleichzeitig: „Die Welt wird mit einer weiteren Grippepandemie konfrontiert werden - das einzige, was wir nicht wissen ist, wann und wie schwer sie sein wird.”
Um sich gegen die Grippe zu schützen, wird jährlich der Impfstoff angepasst. So hat das Paul-Ehrlich-Institut (PEI), das in Deutschland für Impfstoffe verantwortlich ist und deren Qualität, Wirksamkeit und Sicherheit überwacht, für die Saison 2019/2020 eine Reihe von Grippeimpfstoff-Produkten die Stammanpassung genehmigt.
Eine Bedrohung der anderen Art stellt das Chikungunya-Virus dar. Es wird durch Aedes-Stechmücken wie die Asiatische Tigermücke übertragen und führt beim Menschen zum Chikungunya-Fieber. Das Virus kommt vor allem in den Tropen und Subtropen vor. Da die Asiatische Tigermücke inzwischen auch in Deutschland vorkommt, muss auch hier mit einer weiteren Ausbreitung des Virus gerechnet werden.
Nichts schützt besser als Impfen
Wir können Abstand halten, in den Arm niesen, Mundschutzmasken tragen oder uns die Hände desinfizieren. Nichts schützt jedoch so wirksam gegen eine Virusinfektion wie eine Impfung. „Impfungen gehören zu den wichtigsten und wirksamsten präventiven Maßnahmen, die in der Medizin zur Verfügung stehen. Moderne Impfstoffe sind gut verträglich, und unerwünschte Arzneimittelnebenwirkungen werden nur in seltenen Fällen beobachtet“, heißt es beim Robert Koch-Institut.
Tatsächlich kommen die meisten Menschen irgendwann im Laufe ihres Lebens mit einem Impfstoff in Berührung – sei es mit einem Kinderimpfstoff, einem Reiseimpfstoff, einem Grippe-Impfstoff oder bspw. einem Impfstoff gegen Gebärmutterhalskrebs.
Dabei lassen sich Impfstoffe in verschiedene Klassen aufteilen: Lebendimpfstoffe nutzen abgeschwächte Erreger als Träger, die von den Forschern so ausgestattet werden, das dem Immunsystem eine Infektion vorgetäuscht wird und so ein Immunschutz entsteht. Auf diese Weise wurde bspw. ein Impfstoff gegen Ebola entwickelt. Totimpfstoffe wiederum basieren auf inaktivierten Erregern. Darüber hinaus gibt es genbasierte Impfstoffe. Sie versuchen, den Körper dazu zu bringen, Virusproteine zu bilden, die einen Immunschutz aufbauen. Solche Impfstoffe sind bislang noch nicht auf dem Markt, könnten jedoch womöglich recht schnell produziert werden.
Die Entwicklung eines Impfstoffes stellt Biotech- und Pharmaunternehmen vor besondere Herausforderungen. Zum einen sollen die Präparate nach Auftreten eines neuen Erregers schnell zur Verfügung stehen. Zugleich sind die qualitativen Anforderungen an Impfstoffe besonders hoch. Da sie in der Regel gesunden Menschen verabreicht werden, sollen Impfstoffe keine oder nur geringe Nebenwirkungen aufweisen. Die Ausgangslage ist damit eine völlig andere als bspw. bei onkologischen Produkten, wo erhebliche Nebenwirkungen in Kauf genommen werden, wenn der Patient gleichzeitig einen überlebensrelevanten Nutzen von dem Präparat hat.
Darüber hinaus sind einige Impfstoffe regelrechte Mehrzweckwaffen, die mit einer Injektion gleich gegen mehrere Krankheiten immunisieren. Einen Impfstoff zu produzieren, der bspw. gegen 13 verschiedene Serotypen wirkt, um einer Infektion mit Pneumokokken vorbeugen zu können, ist eine Herausforderung: „Das ist so, als würden wir 13 verschiedene Impfstoffe herstellen. Der Herstellungsprozess ist in 581 einzelne Schritte aufgeteilt“, heißt es beim Pharmakonzern Pfizer.
Entwicklung in Etappen
Die Entwicklung eines Impfstoffs verläuft in mehreren Etappen. Am Anfang steht die Analyse des Virus und die Frage, was daran Immunreaktionen hervorruft. Im nächsten Schritt folgt das Design des Wirkstoffs: Welche Teile vom Virus und welche Zusatzstoffe sollen darin enthalten sein? Schließlich wird der Vakzin-Kandidat erst an Tieren und dann an Menschen getestet.
Die Entwicklung und Produktion eines Impfstoffes ist aber auch wirtschaftlich eine Herausforderung. So laufen Impfstoffhersteller Gefahr, ins Leere hinein zu entwickeln und zu produzieren. Haben Sie Ihren Impfstoff gegen eine neuartige Viruserkrankung bis zur Marktreife gebracht, kann es sein, dass der Virus gar nicht mehr virulent ist, kaum einer also den Impfstoff braucht. Zwar können die Unternehmen auf Vorrat oder für staatliche garantierte Mengen produzieren; auch kann es sein, dass der Virus in ein oder zwei Jahren wieder zu neuem Leben erwacht und die Vakzine dann gebraucht werden. Eine solide geschäftliche Basis sieht jedoch anders aus.
Die hohen Anforderungen an Impfstoffe hatten in der Vergangenheit zur Folge, dass sich zahlreiche Unternehmen aus diesem Geschäft zurückgezogen haben. Global wird der Vakzinmarkt heute von einem guten Dutzend Unternehmen dominiert, darunter GlaxoSmithKline (GSK), Merck & Co, Sanofi und Pfizer. GSK reklamiert selbstbewusst für sich, bei Impfstoffen zu den größten Anbietern weltweit zu gehören: „Wir entwickeln, produzieren und liefern jeden Tag mehr als zwei Millionen Impfstoff-Dosen an Menschen in 150 Ländern.“ Das Portfolio umfasst rund 40 Impfstoffe, darunter Präparate, die gegen Pneumokokken, Meningitis, Hepatitis, Rotavirus-Infektionen, Keuchhusten und Grippe (Influenza) schützen.
Das wesentlich kleiner US-Unternehmen Novavax argumentiert hingegen mit den Stärken seiner Technologie. „Unsere genetischen Konstrukte ermöglichen es uns, unsere Impfstoffe auf Schlüsselkomponenten von Krankheitserregern zuzuschneiden, was unserer Meinung nach die funktionelle Immunität stärkt und zu einem besseren Schutz vor Infektionen und Krankheiten führt.“ Darüber hinaus setzt die Firma auf Schnelligkeit bei der Entwicklung: „Anders als bei der traditionellen Herstellung von Grippeimpfstoffen müssen wir kein eigentliches Influenzavirus züchten, keine Hühnereier gewinnen, das Virus anpassen oder neue Stämme für das Wachstum in Eiern optimieren. Diese 50 Jahre alte Methode erfordert vier bis sechs Monate Vorlaufzeit, um einen neuen Virusstamm zu produzieren, und erhebliche Investitionen in feste Produktionsanlagen.“
Doch die besten Impfstoffe helfen nichts, wenn sie nicht eingenommen werden. Die WHO sieht insbesondere in der Verweigerung einiger gegenüber Impfstoffen eine große Gefahr: „Die Zurückhaltung oder Verweigerung von Impfungen trotz der Verfügbarkeit von Impfstoffen droht die Fortschritte bei der Bekämpfung von vermeidbaren Krankheiten umzukehren.“ Die Impfung, so die WHO, verhindert derzeit zwei bis drei Millionen Todesfälle pro Jahr. Wenn die weltweite Impfquote verbessert würde, könnten weitere 1,5 Millionen Tote vermieden werden.
Derzeit ruhen alle Hoffnungen auf der Entwicklung eines Coronavirus-Impfstoffs. Auch dieser könnte vielen Menschen das Leben retten.